Consulte esta página con frecuencia para obtener información actualizada y saber cómo prepararse.
El gobierno federal ha cambiado las normas sobre quién es elegible para el programa de seguro de salud de New Jersey, conocido como NJ FamilyCare. Estos cambios serán realizados a partir del otoño de 2026. Estos forman parte de la ley federal “Un gran y Hermoso Acto de Factura” (One Big Beautiful Bill Act) que fue promulgada por el presidente Donald Trump en julio de 2025.
¿Qué normas están cambiando y cuándo comienzan?
A partir del 1 de octubre de 2026:
- Es posible que algunos inmigrantes no ciudadanos ya no reúnan los requisitos para obtener el seguro de salud conocido como NJ FamilyCare
A partir del 1 de enero de 2027:
- Algunos adultos entre 19 y 64 años tendrán que trabajar, hacer voluntariado o estar inscrito en un programa educacional o vocacional para mantener su cobertura o poder optar al programa de seguro de salud conocido como NJ FamilyCare. Estos nuevos requisitos son conocidos como “participación comunitaria”. Los miembros de este programa también deben renovar su cobertura cada 6 meses (en lugar de cada 12 meses).
- Otros adultos entre 19 y 64 años pueden estar exentos del requisito de trabajar, hacer voluntariado o estar inscrito en un programa educacional o vocacional, pero es posible que aún así tengan que renovar su cobertura cada 6 meses.
NJ FamilyCare se comunicará con usted antes del otoño de 2026 para proporcionarle más información en el caso que estos cambios se apliquen a usted. Las nuevas normas pueden afectar a su cobertura a partir de las fechas indicadas a continuación.
1 de octubre de 2026
Es posible que algunos inmigrantes no ciudadanos ya no reúnan los requisitos para obtener los beneficios del programa NJ FamilyCare/Medicaid.
| Los no ciudadanos que podrían seguir cumpliendo los requisitos incluyen: | Los no ciudadanos que NO podrían seguir cumpliendo los requisitos son: |
|---|---|
|
|
| No ciudadanos que podrían continuar cumpliendo los requisitos incluyen: | No ciudadanos que NO podrían continuar cumpliendo los requisitos incluyen: |
|---|---|
|
|
1 de enero de 2027
Algunos adultos tendrán que trabajar, hacer voluntariado o estar inscrito en un programa educacional o vocacional para mantener su cobertura o cumplir los requisitos para participar en el programa de seguro de salud NJ FamilyCare/Medicaid. Estos miembros también deben renovar su cobertura cada 6 meses (en lugar de cada 12 meses).
Es posible que muchos miembros no tengan que trabajar, hacer voluntariado ni estar inscrito en un programa educacional o vocacional pero aún así deben renovar su cobertura cada 6 meses.
A partir de 2027, NJ FamilyCare verificará estos requisitos cuando solicite o renueve su cobertura.
¿Tengo que trabajar, hacer voluntariado o estar inscrito en un programa educacional o vocacional?
| Es posible que tenga que trabajar, hacer voluntariado o estar inscrito en un programa educacional o vocacional si alguna de las siguientes situaciones aplican para usted: | Es posible que NO tenga que trabajar, hacer voluntariado o estar inscrito en un programa educacional o vocacional si alguna de las siguientes situaciones aplican para usted: |
|---|---|
A continuación, le explicamos cómo revisar su tipo de plan. Lo que esto significa: si esto describe su situación, es posible que tenga que trabajar, hacer voluntariado o inscribirse en un programa educacional o vocacional para poder optar a la cobertura. NJ FamilyCare puede solicitarle que presente documentos que demuestren su empleo, trabajo voluntario o inscripción en una institución educativa. |
¿Qué significa esto? Si esto describe su situación, es posible que no necesite trabajar, hacer voluntariado o estar inscrito en un programa educacional o vocacional para tener derecho a la cobertura. NJ FamilyCare puede solicitarle que presente documentos que acrediten su situación. |
¿Tengo que renovar mi cobertura cada 6 meses?
| Es posible que tenga que renovar su cobertura cada 6 meses si se encuentra en alguna de las siguientes situaciones: | Es posible que NO tenga que renovar su cobertura cada 6 meses si se encuentra en alguna de las siguientes situaciones: |
|---|---|
Consulte abajo para verificar que tipo de plan tiene.
|
|
Consulte esta página con frecuencia para obtener información actualizada sobre los cambios federales. Actualice su información de contacto para no perderse ningún mensaje importante.
¿Dónde puedo revisar/encontrar mi tipo de plan?
- Llame al número de ayuda para miembros que aparece en el reverso de la tarjeta de identificación de su plan de salud actual.
- Revise en la parte delantera de su tarjeta de identificación del plan de salud. A continuación encontrará las instrucciones:
- Si está inscrito en Aetna, no podrá utilizar este método. Llame al número de ayuda para los miembros que se encuentra en la tarjeta de identificación de su plan de salud.
- Si está inscrito en Fidelis Care, UnitedHealthcare, Horizon o Wellpoint, revise los ejemplos de tarjetas de identificación del Plan de Beneficios Alternativos (Alternative Benefit Plan, ABP, por sus siglas en inglés) que se muestran a continuación. Si en su tarjeta aparece ABP o Alternative Benefit Plan ( como se muestra en los recuadros rojos de los ejemplos), entonces usted está inscrito en el plan ABP.

Fidelis Care
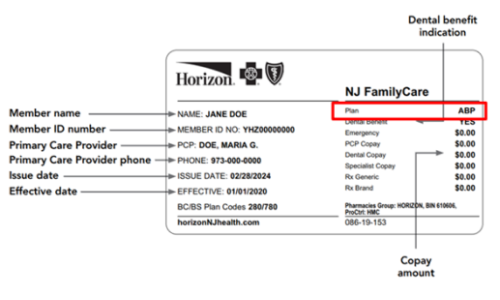
Horizon
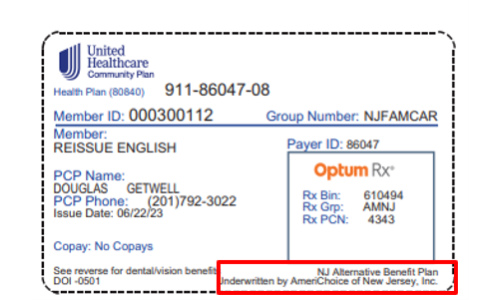
United Healthcare

Wellpoint
¿Cómo NJ FamilyCare/Medicaid ayuda a sus miembros?
NJ FamilyCare está trabajando para mantener el cuidado y la cobertura de salud para todos los residentes de New Jersey que cumplan los requisitos. Para gestionar los cambios y compartirlos con usted, NJ FamilyCare se ha asociado con agencias estatales, proveedores, planes de salud, defensores y otros grupos. Además, NJ FamilyCare está invirtiendo en tecnología y mejorando sus procesos para que la solicitud y la renovación sean más fáciles y fiables. Cuando llegue el momento de renovar sus beneficios, NJ FamilyCare revisará su información para ver si su cobertura puede continuar automáticamente.
- Si NJ FamilyCare ya tiene la información que necesita, recibirá una carta en la que se le informará que su cobertura ha sido renovada.
- Si NJ FamilyCare necesita más información, recibirá una carta de solicitud de información o un paquete de renovación. Responda lo antes posible para evitar una interrupción en la cobertura
¿Cómo puede prepararse para los cambios?
- Utilice el Verificador de Requisitos de Actividad de NJ FamilyCare y averígualo en 10 minutos si deberá cumplir con estos requisitos.
- Siga utilizando sus beneficios de NJ FamilyCare y vaya a sus citas.
- Actualice su información de contacto para que no pierda mensajes importantes. Si su dirección o número de teléfono ha cambiado, llame al servicio de ayuda para los miembros de NJ FamilyCare al 1-800-701-0710 (TTY: 711).
- Esté atento a las cartas por correo, mensajes de correos electrónicos o mensajes de texto de NJ FamilyCare o de su plan de salud.
- Abra y responda lo antes posible todas las cartas de correos enviadas por NJ FamilyCare.
- Solicite o renueve su cobertura incluso si cree que ya no cumple los requisitos.
- Visite este sitio web a menudo.
- NJ FamilyCare compartirá más detalles a medida que estén disponibles.
Esta página se actualizó el 17 de febrero de 2026.
 Official Site of The State of New Jersey
Official Site of The State of New Jersey